造血干细胞移植技术为白血病治疗提供了成熟路径,然而,如何通过该方法同步攻克艾滋病,仍是全球科研界持续探索的重要课题。
在艾滋病被发现至今的40年间,曾出现“柏林病人”与“伦敦病人”两例特殊个案,分别实现了“功能性治愈”与“持续缓解”。其治疗方案具有共性:均为HIV-1感染者同时患有白血病,在接受携带CCR5Δ32/Δ32天然突变的造血干细胞移植后,不仅白血病获得长期缓解,艾滋病也得到有效控制。
近期,一项发表于国际权威医学期刊《新英格兰医学杂志》的研究引发广泛关注。由北京大学-清华大学生命科学联合中心邓宏魁研究组、解放军总医院第五医学中心陈虎研究组及首都医科大学附属北京佑安医院吴昊研究组共同完成的研究论文《利用CRISPR基因编辑的成体造血干细胞在患有艾滋病合并急性淋巴细胞白血病患者中的长期重建》,首次报道了应用CRISPR-Cas9基因编辑技术对成体造血干细胞进行CCR5基因修饰,并将其成功移植至一名同时罹患艾滋病与急性淋巴细胞白血病的27岁男性患者体内,实现了编辑后的造血干细胞在人体内长期稳定的造血系统重建。
与此前依赖天然CCR5Δ32/Δ32突变供体细胞不同,该研究开创性地运用第三代基因编辑技术CRISPR-Cas9,在造血干细胞与祖细胞中定向编辑CCR5基因,为艾滋病合并血液系统疾病的治疗提供了全新策略。
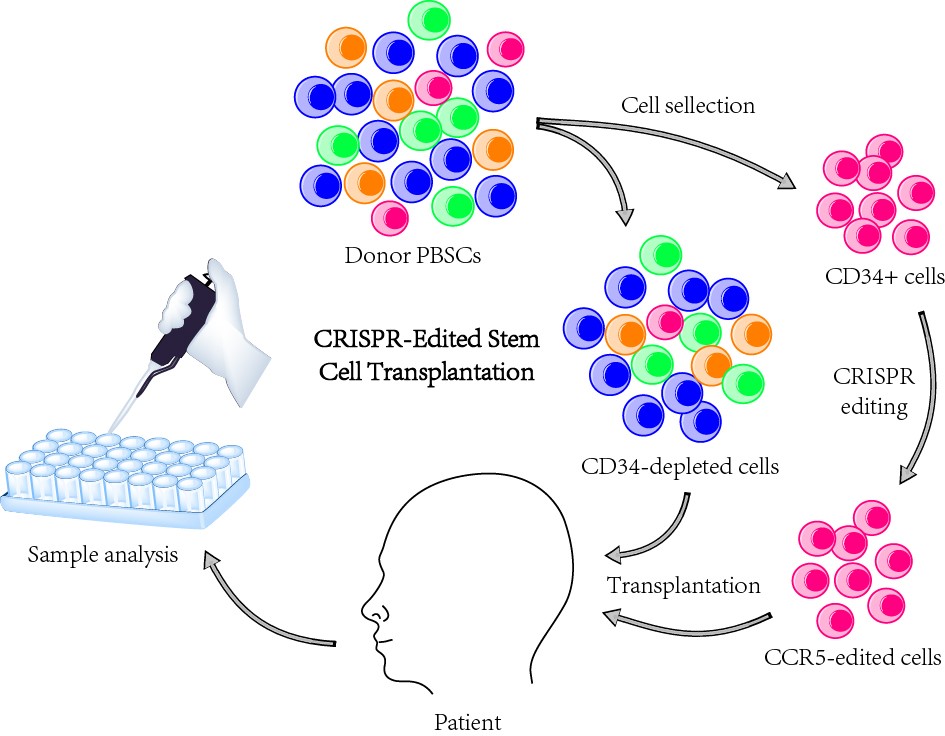
基因编辑造血干细胞移植流程示意图。研究结果显示,经基因编辑的造血干细胞移植后,患者白血病达到完全缓解,且携带CCR5编辑突变的供体细胞在患者体内稳定存活并重建造血系统已超过19个月,初步验证了该技术路线的可行性与安全性。
据北京大学相关报道指出,在成体造血干细胞中进行基因编辑具有较好的组织特异性,不影响其他组织器官及生殖系统功能。该成果首次在人体内证实了基因编辑造血干细胞移植的临床可行性,为基因编辑技术的临床转化提供了重要依据。
HIV病毒破坏人体免疫系统的关键,在于其能够感染并摧毁CD4+T淋巴细胞。绝大多数HIV病毒入侵需要借助淋巴细胞表面的两种蛋白——CD4与CCR5作为“路标”。少数病毒则利用CXCR4蛋白而非CCR5。研究发现,约1%的北欧人群由于CCR5基因天然突变,对HIV感染具有先天抵抗力,这为通过基因编辑阻断HIV感染提供了理论依据。
值得关注的是,HIV入侵T细胞的关键共受体CCR5于1996年被鉴定,该发现是艾滋病研究领域的重大突破,而邓宏魁教授正是主要发现者之一。
在本研究中,患者于2016年5月先后确诊艾滋病与急性淋巴细胞白血病。在接受一年抗逆转录病毒治疗后,研究团队将经CCR5基因敲除的供体来源CD34+成体造血干细胞回输至患者体内,并进行了长达两年的移植重建与基因编辑效果评估。
结果显示,供体CD34+细胞的CCR5基因敲除效率达到17.8%;移植后4周,患者白血病完全缓解,供体型骨髓细胞嵌合率达100%;截至术后19个月随访,白血病持续完全缓解,供体型细胞完全嵌合,骨髓中可稳定检测到CCR5基因编辑痕迹。
为初步评估抗HIV效果,研究团队曾对患者实施短暂停药观察。期间,CCR5基因编辑的T细胞显示出一定的HIV抵抗能力;长达19个月的观察中未发现基因编辑导致的脱靶效应或其他不良反应。
研究团队认为,这初步证明了基于CRISPR的成体造血干细胞基因编辑技术可在人体内实现长期稳定的编辑效果,编辑后的细胞能成功重建人体造血系统。
然而,论文数据也显示,患者在短暂停药期间,其CCR5基因编辑的T细胞仅表现出部分抗HIV能力,病毒载量与CD4+T细胞数量的变化与未经基因治疗的患者差异尚不显著。专家分析指出,这可能由于移植的造血干细胞是CCR5野生型与敲除细胞的混合群体,其中野生型细胞仍为病毒复制提供了空间。因此,提升基因编辑效率、优化移植前病毒清除方案,是提高疗效的关键。
事实上,如何在造血干细胞中实现高效、安全的基因编辑,一直是临床转化的核心挑战。2017年,邓宏魁团队已在《Molecular Therapy》发表研究成果,建立了CRISPR/Cas9编辑人造血干细胞的技术体系,并在动物模型中验证了编辑后细胞能重建造血系统并抵御HIV感染。本次临床研究在此基础上进行了系统优化,为后续技术升级与临床推广奠定了坚实基础。
研究团队表示,未来将通过进一步提升基因编辑效率、优化移植策略,推动该技术早日走向临床,造福更多患者。
令人深切缅怀的是,本研究的共同通讯作者、我国造血干细胞移植领域的杰出专家——解放军总医院第五医学中心陈虎教授,于2019年7月因病逝世,享年57岁。陈虎教授一生致力于血液病与艾滋病治疗的科研攻关,攻克艾滋病是他未竟的事业与遗愿。他的贡献与精神,将继续激励后续科研工作者砥砺前行。
湖南元初生物 整理报道