“`html
在淋巴瘤的靶向与免疫治疗时代,如何对各种先进治疗手段进行科学排布,并对患者实施精细化全程管理,从而最大化患者的生存获益,已成为领域专家聚焦的核心课题。在2023年EHA年会上,高博医学(血液病)北京研究中心北京高博博仁医院克晓燕教授团队展示了6项重要研究成果,重点围绕CAR-T细胞疗法的桥接治疗、序贯策略及应用时机优化进行了深入探索,为临床实践提供了宝贵借鉴。本文梳理克晓燕教授分享的淋巴瘤诊疗前沿经验,以期为同行带来启发。
持续探索与创新,
不断提高淋巴瘤患者CAR-T治疗成功率
Q1:淋巴瘤治疗经历了哪些阶段?当前靶向和免疫治疗解决了哪些困境?
克晓燕教授:淋巴瘤是我国血液淋巴系统发病率最高的恶性肿瘤。随着人口老龄化,其发病率持续上升,目前中国每年新发病例约10万例。
面对这一趋势,淋巴瘤治疗手段不断演进。上世纪四五十年代后,化疗成为主流;上世纪九十年代末,CD20单抗的出现开启了靶向治疗新时代;2015年后,随着精准医疗理念的推进,靶向治疗与细胞免疫治疗全面兴起,CAR-T疗法也于此时期进入临床。
近年来,靶向与免疫治疗呈现“井喷”发展,各类新型靶向药物、单抗、双抗、CAR-T及CAR-NK等疗法不断涌现,为老年、体弱不耐受化疗及耐药患者带来了新的治愈希望。以弥漫大B细胞淋巴瘤(DLBCL)为例,化疗时代约30%患者疗效不佳,而如今借助靶向新药与细胞免疫治疗,更多患者得以实现长期生存,甚至有望走向治愈。
Q2:团队今年入选EHA的6项研究,在CAR-T疗法的桥接、序贯及时机方面做了前沿探索。这些成果具有怎样的临床价值?
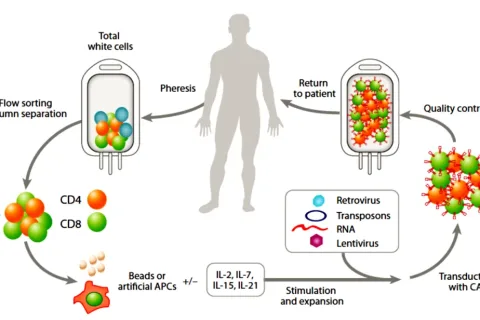
克晓燕教授:自2012年首位CAR-T治愈白血病患儿Emily以来,该技术已在全球挽救众多生命。但随着应用普及,治疗瓶颈也逐渐显现。
我科室至今已完成600多例次CAR-T治疗,发现仅约40%患者可实现长期治愈,其余患者面临短期复发。因此,我们重点研究如何降低CAR-T治疗失败率,今年EHA成果主要包括以下几方面:
一是减瘤治疗。高肿瘤负荷患者CAR-T治疗后复发风险高。我们探索发现,新型ADC药物Polatuzumab作为CD19 CAR-T前的桥接减瘤方案或挽救治疗,能为复发难治非霍奇金淋巴瘤患者带来显著获益。
二是序贯治疗。针对CAR-T治疗后复发患者,研究发现序贯CAR-T治疗相比常规化疗或靶向治疗,可提高患者总体生存率。
三是治疗时机前移。晚期多线治疗后患者疗效较差。国际研究提示,对化疗早期反应不佳者提前进行CAR-T治疗,效果优于晚期应用。我们研究也证实,越早干预,患者细胞功能与疗效越好。如何在疗效、安全性与经济性之间取得平衡,是当前重要研究方向。
四是T细胞淋巴瘤的CAR-T治疗。目前该领域尚不成熟,我们已对T淋母及外周T细胞淋巴瘤患者开展CD7 CAR-T探索,并将持续研究新靶点,推动技术更成熟地应用于T细胞淋巴瘤。
Q3:团队在CAR-T研究方面成果丰硕,主要得益于哪些因素?
克晓燕教授:这离不开医院与集团的全方位支持。
首先,医院构建了整合病理、细胞形态、遗传学、流式与分子检测的综合平台,助力患者精准选择治疗靶点。
其次,高博医疗集团拥有由知名PI领衔的临床研究中心,为我们提供了丰富的临床试验机会,也为患者拓宽了治疗路径。
最后,多学科团队协作至关重要。成人及儿童淋巴瘤科、呼吸ICU、移植团队通力合作,整合先进技术,共同为患者谋求最佳疗效。
精准检测与综合诊疗,
为淋巴瘤患者提供更好的治疗持续发力
Q4:您认为未来靶向和免疫治疗还有哪些亟待发力的攻坚点?
克晓燕教授:当前靶向药物与CAR-T靶点日益丰富,如何为患者个体化选择最佳方案成为临床难点。
我们主张在基因检测指导下的精准治疗,避免盲目用药。对于CAR-T,也应通过复发后多靶点检测,依据表达情况优选治疗靶点。
此外,晚期患者常伴细胞免疫功能缺陷或T细胞耗竭。借助综合检测平台早期识别,并通过药物干预逆转该状态,是提升疗效的关键。
为促进规范应用,我们近期组织编写了《淋巴瘤靶向和免疫治疗手册》,希望为临床医生提供可靠参考。
Q5:团队接下来有哪些探索与规划?
克晓燕教授:未来我们将更注重整体治疗模式的设计。部分患者CAR-T治疗后仍可能复发,需通过精准检测评估是否需联合移植等后续治疗。
对于常规疗效不佳者,我们将探索序贯CAR-T与其他技术(如靶向药、双抗等)的组合策略,以提升深层缓解与长期治愈率。
总之,面对复发难治淋巴瘤,仅靠单一手段远远不够。必须整合所有可用技术与方法,为患者制定个体化、全程化的综合治疗方案,才能真正迈向治愈未来。
“`